Leven met jouw CGM
Wat veroorzaakt hyperglycemie ’s nachts en voor het ontbijt?
Met behulp van dit artikel kun je de redenen voor hyperglykemie ’s nachts en in de ochtend benoemen en begrijpen en tips krijgen over wat je moet doen.
Leven met jouw CGM
Met behulp van dit artikel kun je de redenen voor hyperglykemie ’s nachts en in de ochtend benoemen en begrijpen en tips krijgen over wat je moet doen.

Soms is het makkelijk om te weten waarom je de dag begint met hoge glucosewaarden of waarom de waarden tijdens de nacht zoveel zijn gestegen. Soms kunnen waarden echter onverklaarbaar zijn, waardoor je het gevoel kunt krijgen dat je suiker doet wat hij wil, ook al heb je alles goed gedaan. Dit artikel is bedoeld om je te helpen mogelijke verklaringen te vinden voor je glucosepieken, zodat je ze beter kunt begrijpen en kunt helpen ze te voorkomen.
Het is het beste om te beginnen met het analyseren van je nachtelijke CGM-waarden aan het begin van de nacht, d.w.z. voordat je naar bed gaat. Liggen je waarden voordat je naar bed gaat nog steeds binnen bereik of begin je de nacht al met hoge waarden? Binnen het streefwaardenbereik zijn, d.w.z. onder 10 mmol/L voor het slapen gaan1, is een eerste belangrijke stap voor goede glucosewaarden tijdens de nacht.
Als je glucosewaardes allemaal te hoog zijn, zelfs gedurende de dag, lees dan “Wat veroorzaakt hyperglykemie tijdens de dag”. Bespreek met je diabetesteam of je therapie nog steeds geschikt is voor je huidige situatie.
Begin je de nacht al met een verhoogde glucosewaarde? Misschien heb je laat op de avond snacks gegeten maar niet voldoende insuline geïnjecteerd, of heb je de koolhydraten in je avondeten onderschat, of had je avonds een onjuiste koolhydraten/insuline-verhouding (ICR). Of misschien heb je heel laat zwaar avondeten gegeten, wat de bloedglucose uren later nog steeds verhoogt.
In dat geval helpt het om minstens 3 tot 4 uur te nemen tussen de laatste grote maaltijd en bedtijd
💡 Om een goede vastwaarde te bereiken is het essentieel om een goede basislijnwaarde te hebben (onder 10 mmol/L)1 voordat je naar bed gaat.
Een heel gangbare oorzaak van nachtelijk verhoogde glucosespiegels is dat de basale insuline niet voldoende is om je glucose stabiel te houden. Met behulp van een CGM-systeem kun je dit vooral zien als je glucosespiegel bijna iedere nacht stijgt en kun je de eerder genoemde factoren zoals late maaltijden en snacks uitsluiten.2
Normaliter geven de lever en nieren continu wat glucose af in het bloed tussen maaltijden en ’s nachts om de bloedglucose op een bepaald niveau te houden en de basisfuncties van het lichaam te onderhouden.
Afhankelijk van het lichaamsgewicht komt er ongeveer 8–12 g glucose vrij per uur.6 Als je insulineresistent bent (wat vaak het geval is bij diabetes type 2), kan deze hoeveelheid aanzienlijk hoger zijn.
Er is insuline nodig om deze glucose naar de cellen te transporteren.
Een basaal niveau insuline is nodig voor deze continue stroom van glucose. Natuurlijk kunnen insulinevereisten in de tijd wijzigen, hetzij tijdelijk of permanent. Tijdelijke veranderingen treden bijvoorbeeld op bij infecties, koorts, allergieën of wanneer je een cortisontherapie krijgt.
Wijzigingen kunnen ook langzaam optreden in maanden en jaren, bijvoorbeeld wanneer we meer of minder gewicht krijgen, wanneer we ouder worden, of wanneer hormonen wijzigen, zoals tijdens de menopauze bij vrouwen.
💡Als je vermoedt dat je nachtelijke basale insulinevoorziening niet voldoende is, praat dan met je diabetesteam om te kijken of het noodzakelijk is je therapie aan te passen.
Insulineresistentie komt vaak voor bij type 2 diabetes of bij zwaarlijvigheid (vooral bij verhoogd abdominaal vet). Insulineresistentie betekent dat insuline niet langer goed kan communiceren met cellen en organen.
Wanneer er sprake is van insulineresistentie geeft de lever meer glucose vrij in het bloed en hoopt glucose zich daar tegelijkertijd op, omdat het niet langer kan worden afgeleverd naar de cellen omdat die niet meer reageren op de insuline. Als gevolg daarvan wordt de glucosespiegel ’s nachts en in de ochtend verhoogd, zelfs als er ’s nachts niets is gegeten. Je glucosespiegel kan wellicht niet het gewenste streefwaardenbereik halen, ondanks hoge doses insuline, wat zeer frustrerend kan zijn.
💡Als je moeite hebt met een hoge glucosespiegel als gevolg van insulineresistentie kan het probleem niet worden opgelost met alleen maar insuline omdat het niet langer goed werkt. Maar gelukkig kun je werken aan de oorzaken van insulineresistentie.
Als het enigszins mogelijk is, probeer dan lichaamsbeweging in je dagelijks leven in te passen. Een wandeling van 20 minuten na het avondeten kan je vastglucose significant verbeteren. Lichaamsbeweging kan insulineresistentie verbeteren en ervoor zorgen dat de cellen van het lichaam gevoeliger worden voor insuline-actie, wat glucose in staat stelt de cellen gemakkelijker in te gaan zodat er minder insuline nodig is. Lees voor meer informatie “Wat doet lichaamsbeweging voor ons lichaam en onze glucosewaarden”.
Een belangrijke factor die verantwoordelijk is voor insulineresistentie is verhoogd buikvet (abdominaal vet). Terwijl je lichaamsvet verliest, worden je cellen en lever weer gevoeliger voor insuline en verbeteren je nacht- en nuchtere glucosespiegels. Vraag je diabetesteam over diabetesmedicijnen die je kunnen helpen om gewicht kwijt te raken. Lees voor informatie over een gezond, gebalanceerd dieet “Wat is het juiste dieet bij diabetes mellitus?”.
Havermout-dieetdagen zijn een erg intensieve manier om te resetten hoe je lichaam reageert op insuline. Gedurende 2 dagen vervang je alle drie de maaltijden door 60–80 g havermout, gekookt met een halve liter water of bouillon met laag vetgehalte. Om de smaak een beetje te variëren kun je tot 50 g fruit of groenten toevoegen, maar geen vet. Het doel hierbij is om de calorie-inname drastisch te verminderen om het opgeslagen vet van de lever en alvleesklier ’weg te smelten’. Nadat het opgeslagen vet is verminderd, reageert de lever vaak weer op insuline en geeft hij niet langer ongecontroleerd glucose vrij in het bloed.
De gunstige effecten van de havermoutdagen kunnen meerdere weken aanhouden en kunnen vervolgens worden herhaald.3 Raadpleeg je arts voordat je dit probeert, aangezien je medicijnen of hoeveelheid insuline mogelijk moeten worden aangepast. Lees voor meer informatie over het havermoutdieet “Havermout-regime op de korte termijn: Havermoutvlokken gebruiken om insulineresistentie te bestrijden”.
Koolhydraten zijn niet het enige voedingsmiddel dat je glucose kan verhogen. Wist je dat maaltijden die veel vet en proteïne bevatten ook leiden tot een verhoogde glucosespiegel met een dag vertraging? Als je bijvoorbeeld geniet van een avondje buiten eten en meer eet dan normaal, of als je een grotere portie nootjes neemt voor de televisie, kan het zijn dat ’s nachts je glucose stijgt.
Afhankelijk van de hoeveelheid vet en eiwit die je eet, kan de glucose na ongeveer 3 tot 8 uur stijgen.1 Enerzijds worden sommige eiwitbouwstenen (aminozuren) die de bloedglucose beïnvloeden zelf omgezet in glucose. Maar sommige aminozuren leiden tot een verhoogde vrijgave van glucagon, wat ervoor zorgt dat de lever meer glucose vrijgeeft.
💡 Als je een relatie ziet tussen hoog-vet- en hoog-proteïne-maaltijden en nachtelijke glucose-stijgingen in jouw CGM-waardes, kun je bespreken met jouw diabetesteam of de overweging van de zogenaamde vet-proteïne-eenheden zin heeft voor jou. Als je een insulinepomptherapie gebruikt, kunnen een dubbele bolus of multiwave-bolus worden gebruikt om de laatste toename van glucose veroorzaakt door vet-proteïne-eenheden te verwerken. Met injecties kan het noodzakelijk zijn om de insulinehoeveelheden voor vet-proteïne-eenheden te splitsen naar twee injecties. Lees voor meer informatie “Hebben eiwitten en vetten (FPU’s) invloed op je glucosespiegel?”.
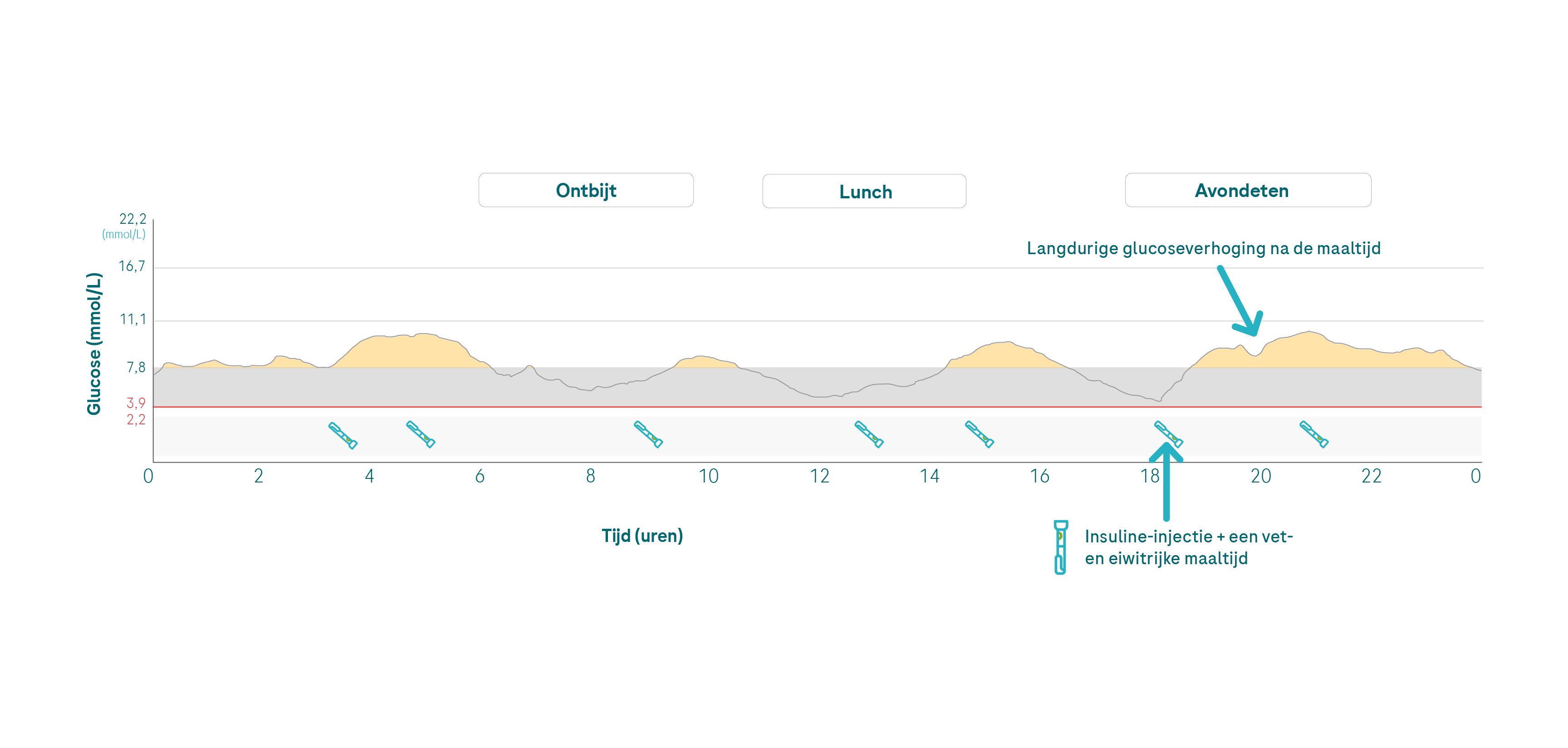
Een maaltijd die vet en proteïne bevat (diner met vis) verhoogt de glucose 6 uur na de maaltijd.
Soms slapen we slecht of niet voldoende, omdat dingen ons dwars zitten en we er ’s nachts over piekeren. Wist je dat te weinig slaap of een slechte kwaliteit slaap verhoogde vastwaarden kunnen veroorzaken? De aanbevolen hoeveelheid slaap ligt tussen de 7 en 9 uur per nacht.4 Als je significant minder slaapt of als de slaap van slechte kwaliteit is, verhogen je insulinebehoeften en trek!
💡Lees voor meer over diabetesgerelateerde slaapstoornissen en wat je kunt doen voor een gezonde slaap “Goed slapen met diabetes”.
Een dageraadfenomeen treedt op wanneer glucosewaarden die binnen het streefwaardenbereik liggen tot de vroege uurtjes van de morgen ineens stijl stijgen tussen 3 uur ’s nachts en 6 uur ’s ochtends. Zonder CGM zou je deze wijziging slechts detecteren door nachtelijke bloedglucose-metingen om 3 uur ’s nachts. Dankzij de CGM-sensor is een dageraadfenomeen nu veel gemakkelijker te detecteren.
De toename van glucose in de vroege uurtjes van de dag wordt veroorzaakt door een grotere vrijgave van groeihormonen, cortison en glucagon, die ook bekend staan als tegenwerkers van insuline. Iedereen heeft een bepaalde verhoging van deze hormonen en daarmee een verhoging van de insulinevraag in de vroege uurtjes, maar dit fenomeen is in het bijzonder uitgesproken voor sommige mensen.
💡Het dageraadfenomeen wordt vaak niet gemakkelijk opgelost met middelmatig snel werkende actieve basale insulines. Misschien kan het probleem worden opgelost met een wijziging van basale insuline, kleine doses van snelwerkende insulineanaloog in de kleine uurtjes voor mensen die wakker worden of met een insulinepomp die insuline kan toedienen in overeenstemming met de behoeften van het lichaam. Bespreek met je diabeteszorgteam welke opties voor jou het beste zijn.
Tijdens het ”voeten op de grond-” of ”opstaan-”fenomeen stijgt je glucose onmiddellijk nadat je uit je bed bent gestapt. De reden voor deze snelle toename is hormonen, zoals dat gaat met het dageraadfenomeen. Nadat je bent opgestaan, geeft je lichaam in toenemende mate verschillende hormonen vrij die geacht worden je bloeddruk te stabiliseren na de wijziging van de horizontale slaapstand naar de verticale stand. Deze hormonen verminderen de gevoeligheid voor insuline.
💡De CGM-sensor is een goed hulpmiddel om deze uitgesproken stijgingen direct na het opstaan te detecteren. Bespreek met je diabetesteam of een kleine hoeveelheid snelwerkende insuline voor het opstaan zou kunnen helpen om deze stijgingen te voorkomen.
Nachtelijke hypoglykemie kan ook een reden zijn voor hoge vastglucose. Tijdens hypoglykemie wordt adrenaline vrijgegeven, wat zorgt voor een vrijgave van glucose uit de lever en een glucosetoename met een tijdvertraging. Soms drinken mensen echter gewoon te veel vruchtensap of eten ze te veel glucose of snoep tijdens een nachtelijke hypoglykemie.
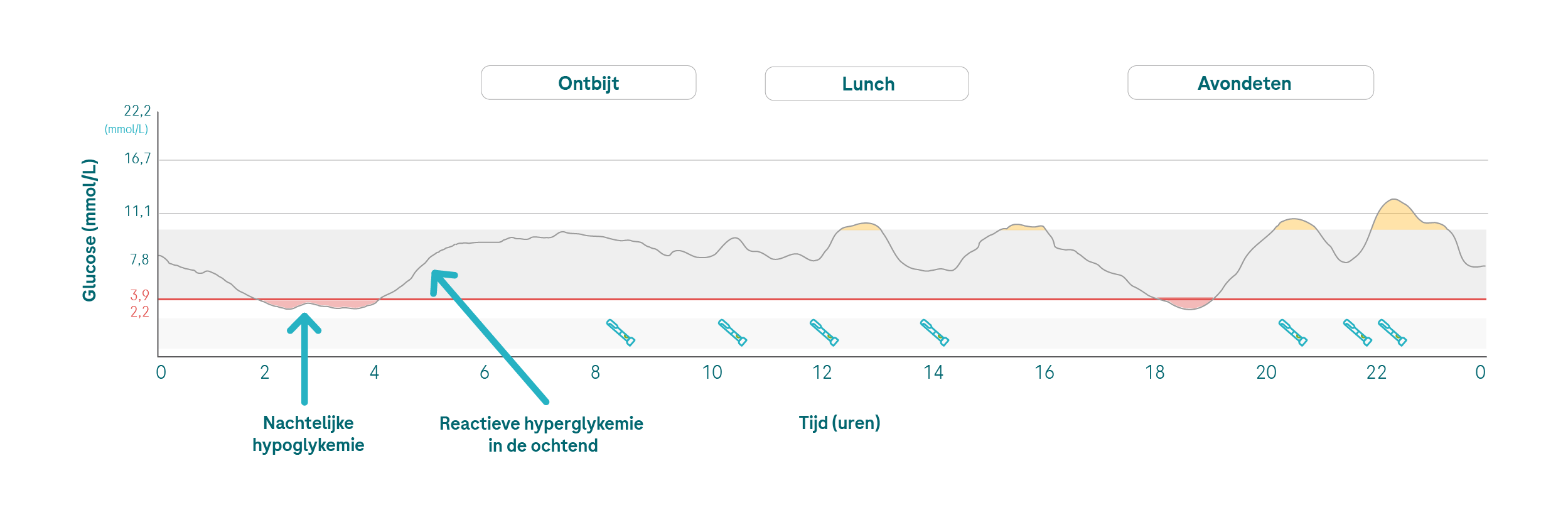
💡Allereerst is het essentieel om de oorzaak van de nachtelijke hypoglykemie te achterhalen. Corrigeer een verhoogde glucosespiegel niet te intensief met insuline om het risico op hypoglykemie te vermijden. Glucosedepots in de lever worden met een tijdvertraging gevuld met glucose uit het bloed, wat zorgt voor een afname van de bloedglucosespiegel.
Uit gewoonte hebben veel mensen met diabetes voorkeurslocaties voor het injecteren van insuline en wijzigen ze deze niet vaak. Het telkens weer gebruiken van dezelfde gebieden huid en het opnieuw gebruiken van de naald kan het weefsel wijzigen. Dit geldt ook voor insulinepompgebruikers die altijd de infusieset op dezelfde plaats insteken. Dergelijke gewoontes kunnen zichtbare verharding veroorzaken en in sommige gevallen zichtbare verdikking, genaamd lipohypertrofie. Als je insuline injecteert in een lipohypertrofie kan de insulineconcentratie worden gereduceerd met een derde vergeleken met injecties in gezond weefsel. Pieken in glucosewaardes na het eten zijn dan veel meer geprononceerd.5
💡Voel je injectieplaatsen om te controleren op rubberachtige zwellingen of niet-zichtbare verharding. Vermijd deze plaatsen totdat het weefsel terugkeert naar de normale toestand, wat maanden tot jaren kan duren. Wanneer je overschakelt naar andere injectieplaatsen, kan het zijn dat je insulinedosis moet worden verminderd. Bespreek dit met je diabetesteam voordat je aanpassingen maakt.
De beste strategie om verdere lipohypertrofie te voorkomen is:
Om iedere nacht een uniform insuline-effect te verkrijgen, is het belangrijk om tussentijds werkende insulines te mengen voordat je deze injecteert in je dij voor het slapen gaan. Als je langwerkende insulineanaloog gebruikt is mengen niet noodzakelijk en kan deze worden geïnjecteerd in het abdomen of de dij.
Een CGM-sensor is een geweldig tool om jou en je diabetesteam de geschiedenis van jouw glucosewaardes te laten zien en je te helpen begrijpen wat jouw niveaus ’s nachts en in de ochtend beïnvloedt.

Injectie in lipohypertrofie in de buik.
[1] American Diabetes Association Professional Practice Committee; 6. Glycemic Goals and Hypoglycemia: Standards of Care in Diabetes—2024. Diabetes Care 1 January 2024; 47 (Supplement_1): S111–S125. https://doi.org/10.2337/dc24-S006
[2] Thomas, Andreas et al. (2019). CGM interpretieren: Grundlagen, Technologie, Charakteristik und Konsequenzen des kontinuierlichen Glukosemonitorings (CGM) (2. Aufl.). Mainz
[3] Delgado G, Kleber ME, Krämer BK, Morcos M, Humpert PM, Wiegand K, Mauldin A, Kusterer K, Enghöfer M, März W, Segiet T, Lammert A. Dietary Intervention with Oatmeal in Patients with uncontrolled Type 2 Diabetes Mellitus - A Crossover Study. Exp Clin Endocrinol Diabetes. 2019 Oct;127(9):623-629. doi: 10.1055/a-0677-6068. Epub 2018 Aug 29. PMID: 30157531.
[4] Watson NF, Badr MS, Belenky G, Bliwise DL, Buxton OM, Buysse D, Dinges DF, Gangwisch J, Grandner MA, Kushida C, Malhotra RK, Martin JL, Patel SR, Quan SF, Tasali E. Recommended Amount of Sleep for a Healthy Adult: A Joint Consensus Statement of the American Academy of Sleep Medicine and Sleep Research Society. Sleep. 2015 Jun 1;38(6):843-4. doi: 10.5665/sleep.4716. PMID: 26039963; PMCID: PMC4434546.
[5] Famulla S, Hövelmann U, Fischer A, Coester HV, Hermanski L, Kaltheuner M, Kaltheuner L, Heinemann L, Heise T, Hirsch L. Insulin Injection Into Lipohypertrophic Tissue: Blunted and More Variable Insulin Absorption and Action and Impaired Postprandial Glucose Control. Diabetes Care. 2016 Sep;39(9):1486-92. doi: 10.2337/dc16-0610. Epub 2016 Jul 13. PMID: 27411698.
[6] Malcolm Watford (2023), Encyclopedia of Human Nutrition : Glycogen breakdown and gluconeogenesis provide glucose to the body (Fourth Edition)
Accu-Chek Nieuwsbrief
Krijg nieuws en tips over diabetesmanagement in je inbox